编者按:放射治疗是乳腺癌综合治疗中重要的环节之一,近年来越来越多的研究表明术后的局部放疗可以为患者带来更多生存获益。哪些放疗手段可以为患者带来更多获益?在过去的2020年中,乳腺导管原位癌(DCIS)和浸润性乳腺癌(IBC)放疗领域又有哪些重要进展值得我们关注?本文中上海交通大学医学院附属瑞金医院的陈佳艺教授为我们进行了总结。

肿瘤瞭望:2020年SABCS大会上BIG 3-07研究显示,对于保乳术后中、高风险的DCIS患者,全乳大分割放疗与常规分割相比,患者疗效相似,但对生活质量的影响更小,您是否认同研究中中高危患者的定义?您在临床中是如何进行定义的呢?此次大会上,公布的研究结果为BIG 3-07研究随访6.6年的结果,您如何看待其更长期的、比如10年随访结果?
陈佳艺教授:非常荣幸能和大家分享2020年乳腺癌放射治疗进展。BIG 3-07研究在今年倍受关注,该研究主要回答了两方面问题,第一,DCIS患者行全乳大分割放疗是否可以认为与常规分割放疗等效、等毒或低毒;第二,保乳手术后的DCIS患者,在全乳放疗后瘤床加量是否可以进一步提高局控率。
保乳手术后行放射治疗的DCIS患者,其适应证一直都存在争议,主要是希望有足够的证据说明低危患者可以减免放疗;哪些中、高危患者进行术后放疗可以大幅度降低复发风险。BIG 3-07研究中入组对象都是术后放疗适应证比较明确的患者,对于中、高危患者的定义是年龄≤50岁;年龄≥50岁者,满足至少一个局部复发的危险因素(可触及的肿块,多灶,肿瘤最大径大小≥1.5cm,中高核分级,中央性坏死,粉刺样、肿瘤距手术切缘<10mm)。
总体来说,这项研究患者的入组门槛较低。因此,从原则上讲,我非常认同该研究对中高危患者的定义。因为保乳术后DCIS患者放疗的定义不能简单用几句话概括,它是多个风险因素的组合,并且不同患者也都有各自的复发风险。例如患者保乳手术后不做放疗的复发风险为20%~30%甚至更高的“中危”患者,术后放疗能够显著降低其复发风险。但如果不进行放疗患者复发风险可能为60%~70%,对于这部分高危患者即使做了放射治疗,残留的复发风险仍然会超过10%,因此,这些患者就需要进行乳房切除手术加Ⅰ期重建。所以我觉得BIG 3-07研究对中高危患者的定义是非常温和的,符合中危为主并附带部分高危因素,它对两个方面都进行了考虑。

根据目前研究6.6年的结果,我认为该研究10年的结果是比较乐观的。由于DCIS患者的病程较长,因此,往往需要很长时间才能看到更多结果。一方面我认为随着时间的延长,瘤床加量的获益差异会更加明显;另一方面,大分割和全乳分割放疗的不良反应和疗效差异是非常稳定的,在疗效方面,患者整体的复发风险在5~10年之内也是比较稳定的。从这两个方面来看,我认为其10年的结果比较乐观。
肿瘤瞭望:关于浸润性乳腺癌的大分割放疗,在过去的2020年中有多项研究发表,其中也包括我们国内的一些研究,您如何看待这些研究进展。
陈佳艺教授:我们之所以关心BIG 3-07研究,是因为这是第一个完全以DCIS患者作为入组对象的大分割研究,同时也是第一个公布疗效结果的DCIS瘤床加量的研究。在乳腺癌保乳手术后的治疗中,浸润性癌的证据都是先于DCIS发表的,而多项浸润性癌的研究结果也比导管内癌研究结果间的一致性更高。
在过去的2020年中,浸润性癌大分割放疗领域也有很多进展。其中一项有意义的研究是FAST-Forward研究,这项研究使用了历史上最短程的治疗方案,用26Gy1周内分割5次方案与40Gy3周内分割15次方案相比,结果显示长达5年的局部肿瘤控制效果并不逊色,而且无不良反应的增加。这项研究是非常成功的,但是仍然留有一些后续提升的空间,最主要是关于瘤床加量的问题。本研究并没有限定做瘤床加量,我想原因可能为研究者担心大分割、超大分割放疗一直延续到瘤床加量部分,会给患者带来瘤床纤维化风险。但在瘤床加量部分研究者又把它恢复到常规分割放疗,在一定程度上会使超短程放疗的优势不太明显。所以我认为,FAST-Forward研究给后续研究留下了一定空间。

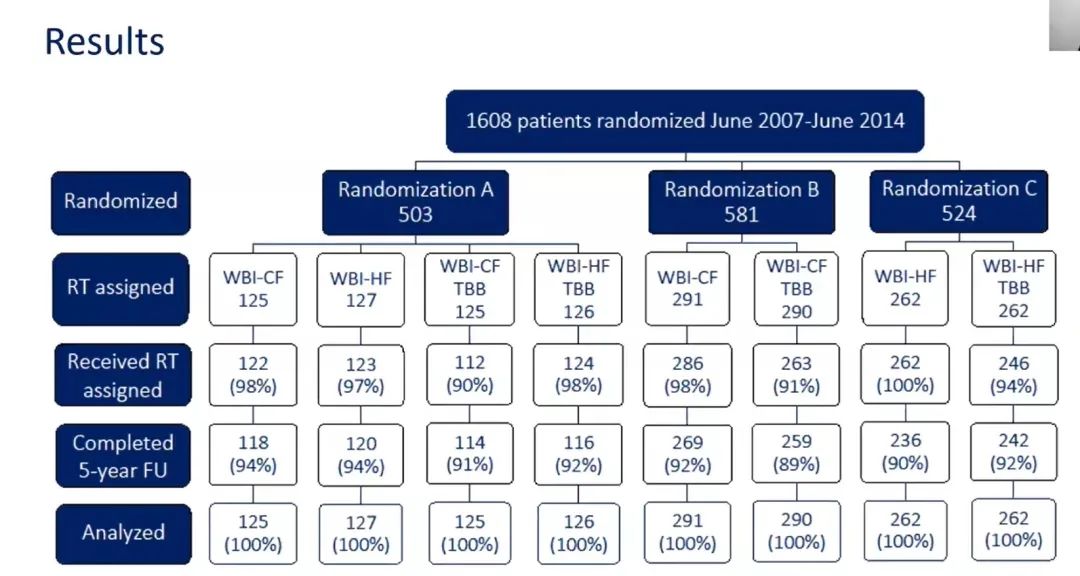
另一项是由中国医学科学院肿瘤医院专家牵头的乳腺癌改良根治术后大分割放疗对比常规分割放疗的Ⅲ期随机临床试验,这项研究主要针对Ⅰ~Ⅲ期浸润性癌保乳术后患者,其中大分割放疗研究延续了2019年发表的乳房切除术后PMRT放疗大分割的方案,即常规分割放疗组每次2Gy,照射25次;大分割放疗组每次2.9Gy,照射15次,并分别序贯保留原分割方案的瘤床加量。研究结果也很可观,研究组和对照组疗效相当,两组的5年局控率和局部区域控制率没有差异。
该研究特点之一是入组患者并不都为N0,有20%的淋巴结阳性患者,在淋巴结阳性患者中真正接受区域淋巴结照射患者的比例很低,这和当前指南对N1患者的区域照射推荐有一定差异,但是N1患者行区域照射这一适应证本身就是值得探讨的,这项研究对保乳手术患者进行5年随访的数据,为我们探索N1患者区域淋巴结照射的必要性做了很好的参照。

关于浸润性乳腺癌大分割放疗还有一项非常重要的研究,就是关于乳房重建手术后的大分割放疗研究。近年来,乳房切除术后的大分割放疗得到了越来越多的关注,但乳房重建手术后,尤其是乳房假体重建的患者大分割可能是最大的争议。因为乳房假体重建患者术后放疗会在一定程度上增加包膜挛缩的风险,所以包含假体在内的任何术式Ⅰ期重建术后的大分割研究,是我们当前非常关心的。目前在研的Alliance A221505随机对照Ⅲ期临床研究中,入组的是各种术式乳房重建术后的患者,其中最主要的是含假体重建的患者,因此如果能证明乳房重建患者的常规分割和大分割等效,我认为在指南上就可以完全取代术后放疗的长程5周分割方案了。
肿瘤瞭望:PRIMEⅡ研究结果显示,接受10年放疗的患者同侧乳腺肿瘤复发率并未转换为10年总生存的获益,而且总体人群中93.4%并非因乳腺癌而死亡,您认为可能有哪些原因造成了这一结局?对于类似的老年患者豁免放疗的研究,您有什么需要补充的?
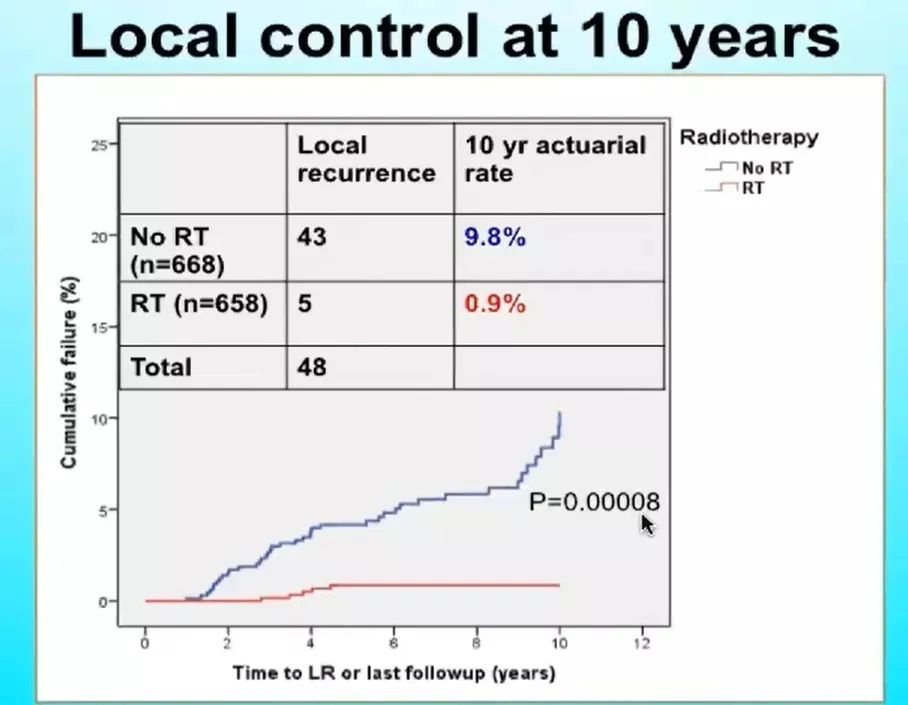
陈佳艺教授:与PRIMEⅡ类似的研究有美国CLGB研究以及早些年加拿大学者开启的研究,这些研究中患者的最大差异就是入组年龄。PRIMEⅡ研究患者的入组年龄≥65岁,结果显示同侧乳房复发率仍然有很大的差别,接受术后放疗的复发率为0.9%,未接受术后放疗患者复发率高达9.8%。但两组的OS并没有统计学差异。我想可能有两方面原因,首先这是一组老年患者,其中位年龄为71岁,进行10年随访后,这部分患者的中位年龄为81岁。而这个年龄段非乳腺癌死亡的风险本身就会高于乳腺癌死亡的风险。另外,这部分患者是早期淋巴结阴性、激素受体阳性的患者,即使出现复发,内分泌治疗就可以使他们有非常好的挽救疗效。
在PRIMEⅡ研究中,我们还可看到另外一个结果,即区域淋巴结(尤其是腋窝淋巴结)的复发在放射治疗组仍然有明显降低。未给予放射治疗的区域复发率为2.3%,而给予放射治疗的患者区域复发率为0.5%,这表明即使是低危患者,相应的区域淋巴结仍然存在一定的复发风险。
当我们做全乳照射的时候,不经意间就会给低位腋窝淋巴结预防性的剂量,使得区域的复发风险降低,这些患者也有了二次获益。因此,在女性预期寿命越来越长的大背景下,我认为我们应该非常客观的把治疗带来的获益和其不便利性向患者交代,使患者和家属在有科学依据的前提下,做出自己的选择。

PRIMEⅡ研究也带给了我们很大的思考空间,这项研究入组标准有年龄、生物标记物(ER、PR)、肿瘤直径等因素的考量。虽然这些入组标准能够筛选出低危患者,但是还不足以筛查出目前精准医学筛查定义的低危患者,因此,我们更加期待第三代豁免放疗的精准医学指导下的研究。如IDEA研究、PRECISION研究、EXPERT研究等,这些研究都是在TNM分期、基本的分子分型、生物标记物以及多基因检测模型的共同基础上,筛选更低危的患者。因此,我相信第三代研究能够帮我们筛选出更低危的患者来豁免放疗,但与此同时不会减免疗效和患者的获益,所以这是我对于今后研究的最大期望,谢谢。
?





 京公网安备 11010502033352号
京公网安备 11010502033352号