SS2-06:在大型综合医疗服务系统中,COVID-19大流行期间乳腺癌管理的特征:诊断阶段以及首次治疗的时机/方式
由于COVID-19大流行,2020年3月17日起加利福尼亚州,开始实施政策“就地避难”(SiP),在大型综合医疗保健系统中,乳腺钼靶筛查和择期外科手术均已停止,以节省医院资源并最大程度地减少患者和医护人员接触减少COVID-19发生的机会。相关指南也建议,如果可能,请延迟乳腺癌手术,并在等待确定性手术时使用新辅助化疗或新辅助内分泌治疗来治疗选定的患者。加州学者评估了手术变化对系统中乳腺癌患者的表现和对治疗的影响。
研究者对2020年3月17日(开始实施SiP)至2020年5月18日(恢复择期手术)期间新诊断的279例患者进行了回顾性研究,并与2019年3月17日至2019年5月18日之间确诊790例患者在年龄、组织学、解剖分期特征、分级、受体状况和初始治疗进行了比较。对于接受手术的患者,比较了从活检到手术(TTS)的时间和手术类型。
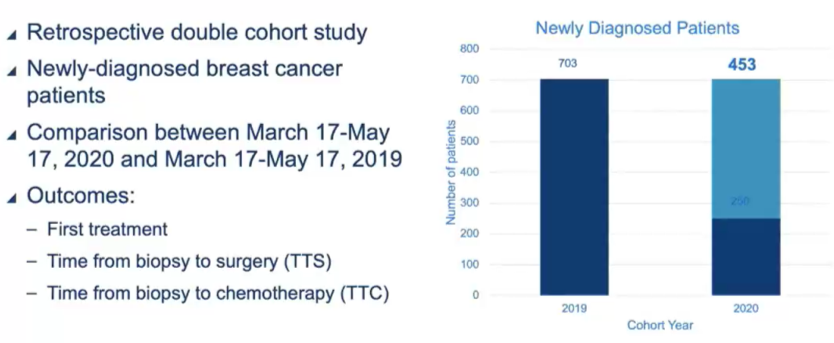
结果显示,两组患者在发病年龄、组织学亚型、淋巴结状态或手术类型上均无显著差异。2020年组的T-分期比2019年组的T-分期高;2020年组诊断时出现远处转移的患者比例更高(2020年组为7%,2019年组为2%,P<0.001)。在浸润性乳腺癌患者中,2020年组较2019年组组织学3级(35% vs 24%,P=0.002)、三阴性(15% vs 10%,P=0.02)的比例更高。2020年组首次接受手术的患者较少(2020年组73% vs 2019年组85%,P<0.001),接受新辅助化疗的患者较多(2020年组13% vs 2019年组9%,P=0.03)。2020年手术组中只有4%在等待明确手术的同时接受了新辅助内分泌治疗。2020年组手术患者初始治疗的TTS明显缩短(2020年组平均22天,2019年组平均31天,P<0.001)。
与2019年同期相比,如果不进行乳腺钼靶筛查,在COVID-19大流行期间大型综合医疗系统中新诊断的乳腺癌患者分期更晚和更具侵袭性。较少的患者首先接受手术,而更多的患者接受了新辅助化疗。2020年组乳腺癌患者的TTS显著低于2019年组。这项研究表明,在COVID-19大流行期间,大型综合医疗保健系统能够为有症状疾病的患者提供及时的乳腺癌护理,并强调了筛查在乳腺癌早期检测中的重要性。
本研究中,因为COVID-19影响,加利福尼亚州常规钼靶的筛查受限,使得患者诊断时分期会更晚,更具侵袭性。这篇回顾性的报告提示,对于乳腺癌患者来说,常规的钼靶筛查十分重要,也是保证乳腺癌患者皁诊早治的重要一环。
SS2-05:COVID-19大流行中出现的新情况:新辅助内分泌治疗(NET)在早期激素受体阳性乳腺癌中的应用
在美国,COVID-19大流行期间,建议对ER+乳腺癌患者早期使用新辅助内分泌治疗,以安全推迟手术治疗。这种情况下使用新辅助内分泌治疗后,对局部治疗的指导是有限的,特别是对腋窝的管理。我们的目的是评估COVID-19大流行前几个月早期ER+乳腺癌的护理模式。
研究者采用标准化调查开发框架,进行了一个横断面的包含30个项目的调查。这项调查于2020年5月8日至6月12日对两个国家合作组织(联盟和SWOG)的医学肿瘤学家(MO)、放射肿瘤学家(RO)和外科医生(SO)进行抽样调查,并通过连锁转诊进一步参与。在大流行之前和期间,向被调查者医生提出了有关新辅助内分泌治疗使用的一般性问题。根据新辅助内分泌治疗的持续时间,如果在前哨淋巴结活检中发现1枚微转移淋巴结,则询问他们是否倾向于在新辅助内分泌治疗后豁免腋窝淋巴结清扫(ALND)。
该研究共有美国29个州的114名医生完成了调查,其中42名(37%)MO,14名(12%)RO,58名(51%)SO。大多数(N=73/96,76%)医生在NCI指定的综合癌症中心(N=48/94,52% )和大城市(N=49/94,52%)从事乳腺癌治疗。
结果显示,在COVID-19之前,很少(N=49/107,46%)或有时(N=36,33%)对早期ER+BC采用新辅助内分泌治疗。近一半的患者愿意延迟手术2个月(46%)和3个月(21%)而不接受新辅助内分泌治疗(p<0.05)。大多数被调查者会在新辅助内分泌治疗开始前对所有或选择的患者的活检标本进行基因组分析,相比于RO和SO,MO选择对活检标本进行基因组分析更为常见(90% vs. 75% 和60%,p<0.05)。
绝经前患者首选治疗方案是他莫昔芬,绝经后患者首选是芳香化酶抑制剂。大多数被调查的医生计划在手术前尽可能短的时间内使用新辅助内分泌治疗。当按专业分层时,更多的MO表示,他们会根据病人肿瘤进展的风险改变治疗时间。大多数医生建议在新辅助内分泌治疗1、2或3个月后豁免腋窝淋巴结清扫(1个月N=56/93,60%;2个月N=54/92,59%;3月N=48/90,53%)。随着治疗时间的延长,豁免腋窝淋巴结清扫的倾向下降(6个月后绝对豁免N=25/ 91,27%;6个月后可能豁免N=38/ 91,42%;1年后绝对豁免N=26/92,28%;1年后可能豁免N=29/92,32%)。豁免腋窝淋巴结清扫与被调查医生的执业年限、执业时间、执业类型或环境、参与多学科肿瘤委员会的情况、执业状态下COVID-19病例数无关。

COVID-19大流行期间,大多数被调查的医生通过新辅助内分泌治疗改变了对早期雌激素受体阳性乳腺癌的管理,直到可以进行手术为止。随着新辅助内分泌治疗时间的延长,更多的被调查的医生倾向于对早期雌激素受体阳性乳腺癌腋窝转移较少的患者,行腋窝淋巴结清扫。未来还需要更多的数据来充实新辅助内分泌治疗后的局部治疗。
该研究提示,COVID-19大流行期间对于激素受体阳性早期乳腺癌患者的治疗,新辅助内分泌治疗成为了众多医生优选的治疗方式。对于绝经前患者首选治疗方案是他莫昔芬,绝经后患者首选芳香化酶抑制剂,在治疗时长上也各有不同。但从医生的给予方案以及患者的接受度来讲,内分泌治疗延长到两个月、三个月以及更长时间,是大家更多接受的方案。
同时我们也看到,随着新辅助内分泌治疗时间的延长,对于手术方式的选择也有一定影响。更多的医生随着新辅助内分泌治疗时间的延长,选择了包含腋窝清扫的手术方式。
目前来讲,新辅助内分泌治疗在临床仍然存在着很多关键性问题还没有得到解决。但是在COVID-19的影响下,新辅助内分泌治疗既能够及时给患者较为合适的治疗,也能够更大限度地控制疾病发展,成为了众多治疗方案中的优选方案,无形中也给我们提供了更多新辅助内分泌治疗的数据。
SS2-02:在纽约SARS-CoV-2 /COVID-19大流行期间,患者对乳腺癌和妇科癌症护理的看法:基于单一中心的调查研究
COVID-19已在全球大流行,对正在接受癌症治疗的患者造成了严重影响。在肿瘤医学领域,实践模式发生了巨大变化,以迅速适应资源的转换,同时维持肿瘤患者的安全。在我们位于纽约市的大型癌症治疗中心,手术和药物治疗的交付发生了重大变化,向新辅助治疗、口服化疗、延长卵巢抑制以及暂停或延迟许多临床试验的转变。本研究旨在通过调查结果确定COVID-19大流行对乳腺癌/妇科癌症患者感知的肿瘤学相关护理的影响,以及对生活质量(QOL)和总体健康(OH)的影响。
在2020年3月1日至2020年6月30日期间,对在纽约西奈山医院门诊中心接受护理的所有患者进行了34个问题的调查。在通过RedCap在线或在诊所通过打印版问卷接受调查的622名患者中,有211名(34%)完成调查。调查问题以李克特5点量表和EORTC QLQ-C30 QOL 7点量表回答。目前没有针对COVID的特定问卷,因此我们设计了几个原始问题。使用配对t检验评估大流行之前和结束时的平均QOL得分差异。
在回答诊断史问题的184例患者中,54例(30%)有导管原位癌/ADH(不典型导管增生)/LCIS(小叶原位癌)病史,94例(51%)有浸润性乳腺癌病史,6例(3%)患有妇科恶性肿瘤病史,30例(16%)回答“其他”。由于COVID-19大流行,有121例患者(58%)报告称她们的肿瘤内科就诊被取消、延迟或从现场就医改为视频远程医疗。156例接受内分泌治疗或化疗的受访者中,有26例(17%)报告说她们的治疗被取消或推迟。作为大流行的结果,分别有186例(91%)、110例(57%)和119例(60%)患者报告了新的或增加的焦虑、抑郁和情绪波动。少数患者(n=39,19%)认为COVID-19大流行对他们的癌症治疗产生了负面影响,大多数(n=151,73%)认为在大流行期间提供癌症护理的变化对她们最有利(部分或非常同意)。
总体而言,报告的QOL在大流行前平均(SD)5.5分(1 分为非常差,7分为优秀),大流行结束时的平均(SD)为5.1分( 2020年3月1日至6月30日);P<0.0001。53例(26%)患者报告大流行前生活质量良好,大流行期后降至32例 (16%);P<0.0001。在大流行之前,总体健康状况的平均(SD)为5.3分,到大流行结束时为5.1 分;P=0.0368。
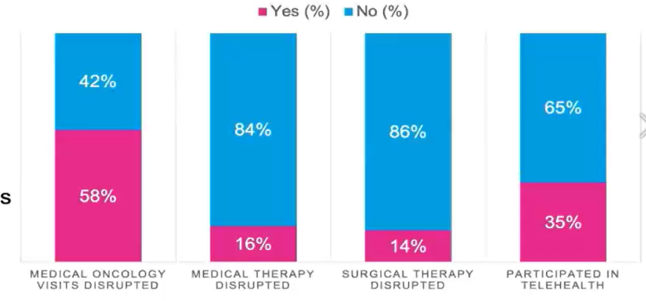
△由于COVID-19大流行,乳腺癌患者原定计划被推迟或取消情况调查
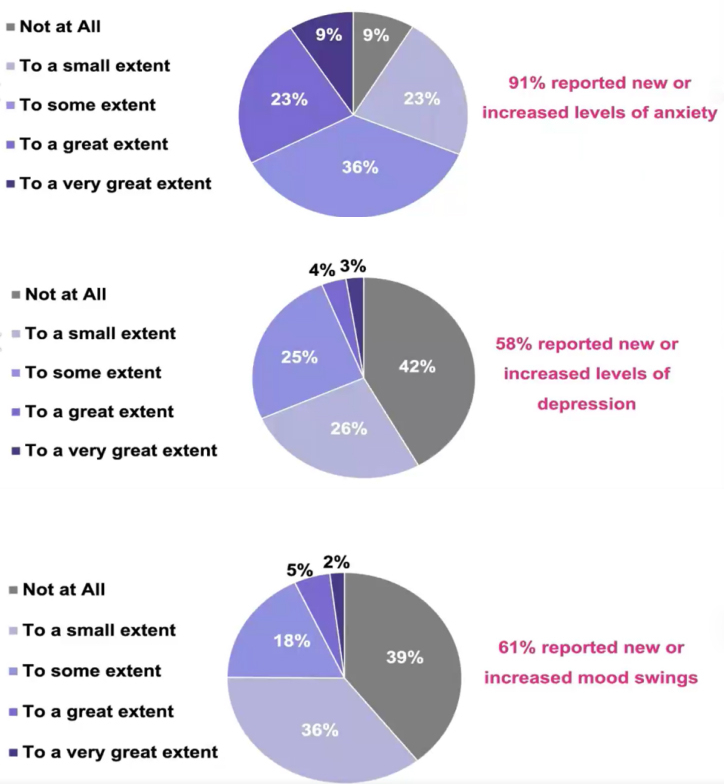 △COVID-19流行增加是否增加患者焦虑、抑郁、情绪波动情况调查
△COVID-19流行增加是否增加患者焦虑、抑郁、情绪波动情况调查

COVID-19大流行期间,需要对乳腺癌和妇科癌症患者的治疗进行重大转变,以平衡持续的肿瘤治疗和COVID暴露的安全性。在研究人群中,17%的患者报告了她们的治疗被延迟或取消,而58%的患者报告了她们的肿瘤内科就诊有所改变。尽管如此,只有19%的患者认为由于COVID-19大流行而导致的医疗服务变更对她们的癌症护理产生了负面影响,而绝大多数(73%)患者认为做出这种变更是为了她们的最大获益。总之患者的生活质量明显受到大流行的影响,焦虑,抑郁和情绪波动在增加,生活质量和OH数值在下降。
本研究中184例患者参与了护理反馈调查,其中绝大多数患者能够接受疫情影响下医护所调整的治疗及护理措施,相对满意度也比较高,但是患者个人的生活质量还是会受到影响,心理问题的增加也是客观存在的。
通过以上三篇报告我们可以看到,针对突发的公共卫生事件,医护展现的快速反应以及医患双方的共同努力。突发的公共卫生事件对于肿瘤患者的正常诊疗存在着一定影响,所以医患如何主动应对突发性公共卫生事件也成为摆在我们面前的又一话题。
在这方面,中国的乳腺癌医生也做了非常积极和出色的工作。2020年初,当COVID-19在中国流行时,CSCO BC主委江泽飞教授立即带领乳腺癌专委会开展了一系列线上学术指导活动,同时出版了《疫情期间乳腺癌诊疗十大热点问题思考》,这些做法非常有效地指导了疫情传播情况下中国乳腺癌的诊疗实践,并且得到了国际同行的高度认可。
分享下我个人的体会,无论在何种情况下,无论面临多么重大的公共卫生事件,无论这些事件是否会影响到乳腺癌患者的诊疗,作为一名专业的医生,科学决策,人文服务永远是我们遵循的方向。





 京公网安备 11010502033352号
京公网安备 11010502033352号